Onderzoek om screening bij Lynch te verbeteren
Ondanks de intensieve screening van mensen met Lynch-syndroom wordt er bij een deel van hen toch dikke darmkanker gevonden. Daarom is er in 2017 een cohortonderzoek gestart om de tumorontwikkeling van deze mensen beter te leren begrijpen. Met als doel de screening in de toekomst te verbeteren. Het onderzoek werd uitgevoerd door T.E. Argillander en H.F.A, Vasen van de Stichting Opsporing Erfelijke Tumoren, W.H. de Vos tot Nederveen Cappel van het Isala Ziekenhuis en P. van Duijvendijk van Gelre Ziekenhuizen.
Methode
In maart 2017 zijn de dossiers van alle mensen met het Lynch-syndroom die in de landelijke registratie staan uitgezocht. Mensen waarbij nadat ze met de screening waren gestart dikke darmkanker werd gevonden, werden in het onderzoek meegenomen. Uit hun dossiers werd vervolgens informatie verzameld over de soort tumoren die ze hadden, de kwaliteit van de coloscopie voordat de diagnose werd gesteld en de overleving.
Resultaten
Bij 8% van de mensen in het landelijke register werd dikke darmkanker gevonden. De gemiddelde leeftijd waarop de diagnose werd gesteld was 52 jaar. 51% was man. Het gemiddelde interval tussen de eerdere coloscopie en de coloscopie waarbij kanker werd gevonden was 21 maanden. Bij 83% van de mensen bevond de tumor zich in vroeg stadium en waren er geen uitzaaiïngen in nabijgelegen lymfklieren. Niemand had uitzaaiïngen op een andere plek in het lichaam.
De meeste tumoren waren klein met een diameter van minder dan 3 cm. De tumoren leken op tumoren die bij niet erfelijke worden gevonden, schotelvormige poliepen. Bijna 20 % van de tumoren werd beschreven als vlak.
In 3% was de darmvoorbereiding bij de voorafgaande coloscopie niet goed gelukt. 4% van de mensen hebben een niet volledige coloscopie voorafgaand aan de diagnose gehad. Zij ontwikkelden allemaal kanker in dat deel van de dikke darm die niet eerder in beeld was gebracht.
Bij 65% van de mensen werden geen poliepen gevonden tijdens de voorafgaande coloscopie. De poliepen die wel werden gevonden waren vaak klein en bijna 50% was vlak.
Bij 14% van de mensen werd kanker gevonden in dat deel van de darm waar tijdens de eerdere coloscopie een poliep was verwijderd.
Na de diagnose zijn de mensen nog gemiddeld zes jaar gevolgd. Minder dan 3% van de mensen is uiteindelijk gestorven als gevolg van uitgezaaide dikke darmkanker.
Conclusie
De tumoren bij mensen met Lynch-syndroom werden in een vroeg stadium gevonden. Hierdoor was er een goede overleving. Dit komt door de vroege opsporing, maar waarschijnlijk ook door de manier waarop de kanker zich ontwikkelt.
Het lijkt erop dat poliepen bij mensen met Lynch snel ontstaan en snel kwaadaardig kunnen worden. De kanker groeit vervolgens langzaam door en veroorzaakt niet snel uitzaaiïngen in andere delen van het lichaam.
De kwaliteit van de coloscopie speelt een belangrijke rol in het voorkomen van dikke darmkanker. Het is belangrijk om de darmen goed leeg te hebben, zodat de gehele dikke darm goed in beeld kan worden gebracht en poliepen kunnen worden gevonden. Daarnaast is het belangrijk dat poliepen die worden gevonden volledig worden verwijderd.
Betere diagnose Lynch door combinatie CIMRA-test en PCC
Het Lynch-syndroom is een erfelijke aandoening die de kans op darmkanker vergroot. Bij mensen die een erfelijke aanleg hebben voor het Lynch-syndroom, is er een aangeboren mutatie in hun DNA aanwezig (MSH2, SMH6, MLH1 of PMS2).
Er zijn veel varianten van DNA-fouten, waarvan de een onschuldig is en de ander gevaarlijk. Onderzoekers onder leiding van Dr. Niels de Wind van het Leids Universitair Medisch Centrum hebben nu twee innovatieve technologieën gecombineerd om aan te tonen welke kleine veranderingen in een gen het Lynch-syndroom veroorzaakt, wanneer er niet een duidelijk gendefect wordt gevonden.
Steeds vaker wordt er namelijk geen duidelijk gendefect gevonden maar wel een subtiele verandering waarvan het niet duidelijk is of die het Lynch-syndroom veroorzaakt of juist onschuldig is. We noemen dit een Variant Van Onbekende Significantie (VOS). Wanneer zo’n Variant van Onbekende Significantie (VOS) wordt aangetroffen is, blijft niet alleen de drager daarvan verdacht op Lynch-syndroom, maar ook diens kinderen. Dit veroorzaakt veel onzekerheid en vaak ook onnodig preventieve onderzoeken, zoals de coloscopie.
Daarom is het fijn om vast te kunnen stellen of een VOS Lynch-syndroom veroorzaakt of onschuldig is. De onderzoekers ontwikkelden hiervoor met steun van de Maag Lever Darmstichting de CIMRA-test. Met deze test wordt via onderzoek in een reageerbuis gekeken of de VOS het Lynch-syndroom veroorzaakt of onschuldig is.
Om geen verkeerde diagnose te stellen hebben de onderzoekers naast de CIMRA-test nog een tweede diagnostische techniek ontwikkeld. De Prospectieve Classificatie Catalogus (PPC) in het Engels de Reverse Diagnosis Catalogi (RDC). In de PPC staan de VOS waarvan bekend is dat die het Lynch-syndroom veroorzaken.
Wanneer er dan een VOS wordt gevonden bij iemand die mogelijk het Lynch-syndroom heeft, wordt in de PCC gekeken of deze variant hierin staat. Zo ja, dan veroorzaakt deze VOS waarschijnlijk het Lynch-syndroom. Vervolgens wordt de CIMRA-test op de VOS uitgevoerd. Door de combinatie van de technieken is het mogelijk om de meeste VOS betrouwbaar te kunnen aanwijzen als onschuldig of veroorzaker van het Lynch-syndroom. Hierdoor krijgen meer mensen met een verdenking op Lynch en hun familieleden een goede diagnose en behandeling.
Bron: Contactblad Stichting Lynch Polyposis dec. 2023
De mentale impact van FAP
‘In de meeste gevallen zijn mensen verrassend veerkrachtig gezien hoe intens de ervaringen met Familiaire Adenomateuze Polyposis (FAP) kunnen zijn’. Dit blijkt uit interviews die onderzoekers van het Amsterdam UMC en het Antoni van Leeuwenhoek hebben gedaan met dertien mensen met FAP.
De interviews zijn een onderdeel van het IMPACT project van beide ziekenhuizen. Het was zorgverleners opgevallen dat er bij families met FAP verschillende problemen spelen waarvoor extra ondersteuning nodig kan zijn. Daarom wilden ze in kaart brengen welke problemen dit precies zijn.
Naast de interviews met mensen met FAP, hebben de onderzoekers ook 29 artikelen bestudeerd die gaan over de mentale impact van FAP en ze zijn in gesprek gegaan met elf zorgverleners. Hieronder staat per onderwerp waar mensen met FAP tegenaan lopen.
Stress, Angst, Depressie
Mensen met FAP hebben meer zorgen en ervaren meer stress dan mensen zonder FAP. Bij een klein deel van de mensen met FAP zijn er veel stress en zorgen. Uit de helft van de gepubliceerde onderzoeken en de interviews komt naar voren dat mensen met FAP gevoelens van angst ervaren. De reden voor deze angst verschilt heel erg. Een voorbeeld is dat een zoon van een vader met FAP zich zorgen maakt over zijn welzijn. Dit komt omdat een ander familielid al eerder is overleden door kanker.
Vanuit de literatuur is er geen bewijs te vinden dat depressieve gevoelens vaker voorkomen bij mensen met FAP dan zonder FAP. Uit de interviews bleek dat mensen vooral depressieve gevoelens hadden als er ingrijpende dingen waren gebeurd. Zoals het overlijden van een famlielid. Daarnaast vonden ze het erg vervelend dat ze vaak naar de wc moesten. Dat heeft ook gevolgen voor het sociale leven: ‘Ga ik een avond uit, als ik niet zeker weet of er een fatsoenlijk toilet is?’ en ‘Wat denken mensen van me als ik alweer naar het toilet ga’.
Leven met Polyposis
Mensen met Polyposis worden daarnaast op andere manieren geconfronteerd met mentale problemen. Bij vrijwel alle mensen met FAP moet de dikke darm worden verwijderd. Soms gebeurt dit al op jonge leeftijd, soms al tijdens de puberteit. Regelmatige ziekenhuisbezoeken, de operatie en de revalidatie hiervan kunnen een normale ontwikkeling in de weg staan. Daarnaast kunnen er na de operatie nog steeds nieuwe poliepen ontstaan en zijn controles nodig.
Binnen families kunnen bovendien problemen ontstaan. Vooral bij mensen waarvan familieleden jong zijn overleden. Ook komen meningsverschillen voor over het wel of niet doen van een DNA-test.
Een nieuwe relatie krijgen kan ook lastiger zijn, want hoe vertel je dat je FAP hebt en wanneer. En hoe ga je om met een kinderwens en seksualiteit? Allemaal zaken mensen met FAP moeten nadenken.
Financiële zorgen
Als laatste zagen de onderzoekers ook financiële zorgen. Zo moeten mensen met FAP ieder jaar het volledige eigen risico betalen. Ook kan FAP gevolgen hebben voor een baan. Als je vaak naar de wc moet, is het bijvoorbeeld lastig om werk te doen waarbij je de hele tijd moet staan of waar niet altijd een toilet beschikbaar is. Mensen met FAP moeten daarnaast regelmatig naar het ziekenhuis en vaak is het dan nodig om hiervoor verlof op te nemen.
Behoefte mentale ondersteuning
Uit de interviews en de literatuur blijk dat sommige mensen met FAP behoefte hebben aan extra ondersteuning. Uit de literatuur blijkt dat 30 tot 62% van de mensen met FAP hulp hebben gemist toen ze mentale problemen hadden. Ook in de interviews gaven de mensen aan dat ze in het verleden behoefte hebben gehad aan professionele hulp.
Vervolg
De onderzoekers willen in de toekomst een groter vragenlijstonderzoek doen onder mensen met FAP. Om zo de mentale problemen en de oorzaken hiervan beter in kaart te brengen. Op basis van het onderzoek dat nu is gedaan en het vragenlijstonderzoek willen ze dan een checklist ontwikkelen. Deze checklist kunnen zorgverleners gebruiken om in gesprek te gaan met mensen met FAP.
Verzekeren bij erfelijke aanleg voor kanker
Soms besluiten gezonde mensen die drager kunnen zijn van Lynch op Polyposis om geen erfelijkheidsonderzoek te laten doen. Omdat ze bang zijn dat ze daardoor geen verzekeringen kunnen afsluiten. Onterecht. Wie een aangetoonde erfelijke aanleg (genmutatie) heeft voor kanker en geen kanker heeft gekregen, kan zich meestal gewoon verzekeren.
Mensen met een erfelijke aanleg voor kanker die (nog) geen kanker hebben gekregen, kunnen een normale overlijdensrisicoverzekering afsluiten met een normale dekking, een normale looptijd en onder normale voorwaarden.
Wettelijke vragengrens
Bij de aanvraag voor een verzekering moet een vragenlijst over je gezondheid worden ingevuld. Dit heet een gezondheidsverklaring. De verzekeraar schat hiermee het risico in dat zij lopen wanneer ze jou verzekeren.
Een verzekeraar mag pas vragen stellen over erfelijke aanleg voor kanker boven een bepaald verzekerd bedrag. Dit heet de wettelijke vragengrens. Voor levensverzekeringen is deze grens per 1 juli 2023 € 328.131,-. Voor arbeidsongeschiktheidsverzekeringen is de vragengrens € 47.578,- voor het eerste jaar en € 31.851,- voor de daarop volgende jaren van arbeidsongeschiktheid.
Onder de vragengrens mag een verzekeraar niets vragen over erfelijke ziektes in je familie, uitslagen van erfelijkheidsonderzoek bij jezelf en eventuele preventieve behandelingen of screening, zoals een coloscopie. Alle bestaande klachten moet je wel invullen op de gezondheidsverklaring. Ook klachten die verband houden met een erfelijke aanleg.
Vaak gebruiken verzekeringsmaatschappijen hogere vragengrenzen dan de wettelijke vragengrens. Ons advies is om hulp te vragen aan een expert zoals een verzekeringsadviseur bij het invullen van de gezondheidsverklaring. Zij weten vaak ook wat de werkelijke vragengrens van een verzekeraar is. Online is hierover weinig informatie te vinden.
Verzekeren als je al kanker hebt gehad
Als je kanker hebt gehad is het moeilijker om een overlijdensrisicoverzekering of arbeidsongeschiktheidsverzekering af te sluiten. Het kan een reden zijn om je aanvraag af te wijzen of een hogere premie te vragen. In de schone leiregeling is opgenomen dat ex-kankerpatiënten nadat ze tien jaar kankervrij zijn niet meer hoeven in te vullen dat ze kanker hebben gehad. Voor sommige kankersoorten geldt een kortere termijn dan tien jaar. De regeling geldt voor een overlijdensrisicoverzekering onder de vragengrens of een uitvaartverzekering.
Stichting Erfelijke Kanker Nederland behartigt de belangen van mensen met erfelijke aanleg voor kanker, geeft informatie en organiseert lotgenotencontact. Op hun website vind je meer informatie over verzekeren bij erfelijke aanleg: www.kankerindefamilie.nl/verzekeren. Je kunt ook contact met hen opnemen via info@kankerindefamilie.nl.
Voorbereiding coloscopie en pouchscopie
Mensen met Lynch-syndroom of Polyposis krijgen regelmatig een coloscopie of pouchscopie. Veel mensen hebben vragen over het dieet en het laxeren voorafgaand aan het inwendig darmonderzoek. Hieronder lees je een aantal tips over welke producten je beter wel en niet kunt eten. Het ziekenhuis waar je het onderzoek krijgt, geeft hierover ook uitleg.
Schone darmen
Om bij een coloscopie het slijmvlies van de darm goed te kunnen beoordelen is een goed gereinigde darm een absolute voorwaarde. Dit doe je door laxeermiddelen in te nemen. Om deze zo goed mogelijk hun werk te laten doen, is het verstandig om je dieet in de dagen voor de scopie aan te passen.
Het advies is om voorafgaand aan de scopie geen zware maaltijden te eten en veel te drinken. Vermijd het eten van: bonen, bladgroenten, maïs, fruit met kleine pitjes zoals druiven en kiwi’s, vet vlees en brood met veel zaden.
Lichte maaltijden
Een licht ontbijt en de lunch is beschuit of wit brood belegd met jam, rookvlees of kipfilet. Vermijd kaas en andere vleeswaren. Een voorbeeld van een licht diner is vis of kip met aardappelpuree en worteltjes.
De dag voor het onderzoek mag je alleen vloeibare producten eten. Deze worden grotendeels in de dunne darm opgenomen en produceren daardoor weinig ontlasting. Voorbeelden zijn: vla, yoghurt, gladde pap, bouillon, thee. Het beste is om ook hartige producten (bouillon) te nemen. Het is dan makkelijker vol te houden en je voelt je minder ‘slap’.
Vermijd koolzuurhoudende dranken. Deze veroorzaken gasvorming. Hierdoor kun je meer last hebben van de laxeermiddelen en de beoordeling van het slijmvlies in je darmen kan moeilijker worden beoordeeld.
In de animatie ‘Voorbereiding op de coloscopie’ zie je nog meer tips over een goede voorbereiding op de scopie.
Immuuntherapie bij Lynch en Polyposis
In Nederland wordt immuuntherapie gebruikt bij mensen met uitgezaaide darmkanker door een zogenaamde ‘HOT’ tumor. Dit is een kwaadaardige tumor waar je eigen afweersysteem op reageert door veel afweercellen te maken. Dit noemen we T-cellen. Uit onderzoek blijkt dat deze vorm van kanker goed reageert op immuuntherapie. Dat komt doordat deze ‘HOT’ tumoren meer afweercellen activeren. Deze afweercellen ruimen de foute cellen (tumoren) op.
Immuuntherapie zorgt er voor dat het schild dat kankercellen beschermt tegen je eigen afweersysteem wordt afgebroken. Hierdoor kan je afweersysteem bij de kankercellen komen en deze opruimen.
Er bestaan ook ‘COLD’ tumoren. Dit zijn kwaadaardige tumoren die niet of nauwelijks een immuunreactie oproepen. Je eigen afweer wordt door deze tumoren niet of nauwelijks geactiveerd. Immuuntherapie helpt dan niet om de kanker op te ruimen.
De darmkanker die door Lynch-syndroom wordt veroorzaakt valt onder de ‘HOT’ tumoren. Bij Polyposis is er juist sprake van ‘COLD’ Tumoren. Dit komt doordat poliepen bij Polyposis zich veel langzamer ontwikkelen dan bij Lynch. Hierdoor worden en nauwelijks T-cellen geactiveerd.
Immuuntherapie voorafgaand aan operatie
Bij het Antoni van Leeuwenhoek hebben ze een onderzoek gedaan naar de werking van immuuntherapie, voordat de tumoren worden weggehaald. Bij mensen met ‘HOT’ tumoren en ‘COLD’ tumoren.
Ze hoopten dat hierdoor kleine tumoren al zouden verdwijnen en grote tumorcellen kleiner zouden worden. Dit zorgt dan voor een betere genezing na de operatie. Bovendien was de hoop dat door de activatie van het afweersysteem dit mensen in de toekomst ook betere kansen geeft. Als laatste wilden de onderzoekers kijken of de immuuntherapie voorafgaand aan de operatie ook een positief effect zou hebben op ‘COLD’ tumoren.
De deelnemers aan het onderzoek hadden nog geen chemotherapie ondergaan. Hierdoor is het immuunsysteem hopelijk nog veel actiever dan na de chemotherapie. Tijdens het onderzoek werd in de 6 weken voorafgaand aan de operatie twee keer immuuntherapie gegeven.
Uit de onderzoeken kwamen de volgende resultaten naar voren:
- Mensen met een ‘HOT’ tumor reageren allemaal zeer positief op de immuuntherapie. De tumorcellen werden vrijwel volledig verwijderd en soms helemaal verwijderd.
- In 30 % van de gevallen van mensen met een ‘COLD’ tumor werden de tumorcellen ook bijna allemaal waren verwijderd. Dat is dus goed nieuwe voor mensen met een Polyposis.
Wat brengt de toekomst
Het is nu meerdere keren aangetoond dat immuuntherapie helpt tegen ‘HOT’ tumoren bij darmkanker door Lynch. Dit geldt ook voor andere kankers die gekoppeld zijn aan Lynch, zoals baarmoederkanker.
Mensen met Lynch met uitgezaaide darmkanker kunnen nu al behandeld worden met immuuntherapie. Dit geeft in 30 tot 70% van de gevallen kans op een goede reactie. Deze is vaak ook langdurig.
Als je geen uitzaaiïngen hebt, kun je informeren bij je arts of je mee kunt doen met een studie met immuuntherapie. Deze worden door het hele land gehouden. Let op je moet hier wel zelf om vragen. Immuuntherapie heeft ook bijwerkingen. Overleg hier altijd over met je arts.
Bijna ging het mis bij onze oprichting ...
10 mei 2014, evenementenboerderij Mereveld. Alles was klaar voor de feestelijke oprichting van de Stichting Lynch Polyposis nu inmiddels 10 jaar geleden. De bestuursleden waren in vol ornaat aanwezig net als een notaris. De laatste hield toezicht op het correct tekenen van de documenten.
Het podium was bijna een halve meter hoog en een beetje krap voor het verzamelde gezelschap. De notaris deed een stapje naar achteren om de bestuursleden de kans te geven de documenten te ondertekenen. Een stapje teveel want hij wankelde op het randje van het podium en viel bijna naar beneden. Omdat hij nog net zijn evenwicht kon bewaren kon de oprichting gelukkig gewoon doorgaan.
Het had slechter kunnen aflopen, onze notaris met botbreuken of nog erger in het ziekenhuis. Dat had een forse domper op de feestelijkheden gezet.
Jurgen Seppen
Voormalig voorzitter van de Stichting Lynch Polyposis
Stichting Lynch Polyposis bestaat 10 jaar!
 Op 10 mei 2014 was de feestelijke oprichting van de Stichting Lynch Polyposis. Tijdens de contactdag in Utrecht fuseerden de Vereniging HNPCC-Lynch en de Polyposis Contactgroep tot de grootste belangenorganisatie van Nederland voor mensen met erfelijke aanleg voor darmkanker.
Op 10 mei 2014 was de feestelijke oprichting van de Stichting Lynch Polyposis. Tijdens de contactdag in Utrecht fuseerden de Vereniging HNPCC-Lynch en de Polyposis Contactgroep tot de grootste belangenorganisatie van Nederland voor mensen met erfelijke aanleg voor darmkanker.
Erfelijke darmkanker
Ieder jaar krijgen ca. 12.000 mensen in Nederland de diagnose darmkanker. Ongeveer 5% van al deze gevallen wordt veroorzaakt door de erfelijke aandoeningen Lynch en Polyposis. De kans is 50% dat iemand met Lynch of Polyposis de ziekte aan zijn of haar kind doorgeeft. Naast darmkanker is er ook een verhoogde kans op andere type kanker zoals baarmoederkanker bij Lynch.
Terugblik 10 jaar Stichting Lynch Polyposis
Met trots kan de stichting, die geheel bestaat uit vrijwilligers, terugkijken op de afgelopen 10 jaar.
Een greep uit belangrijke hoogtepunten:
- Ieder jaar werd met succes de landelijke contactdag georganiseerd, met interessante lezingen voor mensen met Lynch en Polyposis en hun naasten.
- Publicatie van de folders en infographics voor Lynch, FAP/AFAP, Peutz-Jeghers en MAP.
- Nieuwe website in 2014 en onlangs in 2023.
- Animatiefilm ‘Wist je dat darmkanker erfelijk kan zijn’ in maart 2021 werd tijdens de darmkankermaand afgespeeld in honderden zorginstellingen en huisartsenpraktijken.
- In 2023 was de oprichting FAP-expertise centrum in de academische centra en NKI-AVL in samenwerking met de Stichting Lynch Polyposis.
- In maart 2023 een grote awareness campagne op social media met bekende Nederlanders.
- Stimulering en ondersteuning van onderzoeken voor Lynch en Polyposis zoals GEO-Lynch, de digitale familiebrief, surveillance van darmkanker op maat en opsporing mogelijk risico erfelijke darmkanker.
Toekomst
De stichting wil de komende jaren de belangen blijven behartigen voor iedereen die te maken heeft met Lynch en Polyposis.
Hoewel er meer (h)erkenning is bij zorgprofessionals zijn er nog steeds in Nederland tienduizenden mensen met een erfelijke verhoogde kans op kanker die zich hier niet bewust van zijn. Opsporing van deze mensen zal veel leed en levens sparen. Als eenmaal bekend is dat iemand Lynch of Polyposis heeft, wordt er gekeken of familieleden het ook hebben en zal er worden gescreend. Door regelmatige (darm)controles kan kanker in een vroeg stadium worden ontdekt of worden voorkomen en hoeven mensen met Lynch of Polyposis niet aan kanker te overlijden.
Doelstellingen
- Mensen vinden en bereiken die een erfelijke aanleg voor darmkanker hebben
- Belangen behartigen voor mensen met Lynch-syndroom en Polyposis (FAP, MAP, AFAP en Peutz-Jeghers).
- Lotgenotencontact
- Vergroten van kennis en bewustwording over Lynch en Polyposis
We bieden lotgenotencontact en informatie via onze jaarlijkse contactdag, de website, ons contactblad, onze besloten Facebookgroepen en de volgers van onze sociale mediakanalen. Genoeg redenen dus om de Stichting Lynch Polyposis te ondersteunen.
Wilt u meer weten over de Stichting Lynch Polyposis? Neem gerust contact op met info@lynch-polyposis.nl
Pouch en pouchscopie
Bij mensen met Polyposis kan een verwijdering van de dikke darm noodzakelijk zijn. Er kan dan een pouch (ook wel ileo-anale pouch genoemd) worden aangelegd. Hieronder lees je wat een pouch is. Daarna vertellen we meer over de pouchscopie.
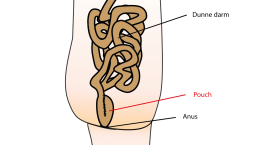
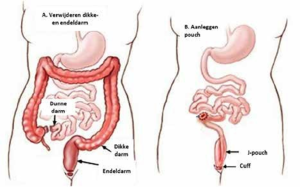
Wat is een pouch?
Een pouch is een vervanging voor de endeldarm waarin je ontlasting kan worden opgeslagen. Op deze manier kan je je natuurlijke stoelgang zoveel mogelijk behouden. De pouch wordt gemaakt door het laatste deel van de dunne darm in een J-vorm op de anus aan te sluiten. Meestal zit er nog een klein resterend stukje endeldarm aan, ook wel de cuff genoemd. Hierop wordt de pouch boven de anus door de chirurg bevestigd (zie afbeelding hieronder).
Wanneer is een pouch nodig?
Bij mensen met Polyposis wordt een pouch aangelegd wanneer de endeldarm moet worden verwijderd. De twee belangrijkste redenen hiervoor zijn:
- De poliepen in de endeldarm zijn te groot of er zijn erg veel poliepen. Deze poliepen kunnen niet worden verwijderd via een kijkonderzoek van de darmen of er bestaat een hoog risico dat ze kwaadaardig worden.
- Er ontwikkelt zich een tumor in de endeldarm. Deze kan niet weggehaald worden via een kijkonderzoek van de darmen. Voor een goede behandeling van de tumor is het dan nodig om de endeldarm te verwijderen.
De aanleg van een pouch kan voorkomen dat een stoma nodig is.
Poliepen kunnen zich ook In de pouch en het eventuele resterende deel van de endeldarm ontwikkelen. Daarom blijft het kijkonderzoek van de darmen noodzakelijk. We noemen dit een pouchscopie.
Wat is een pouchscopie?
Een pouchscopie is vergelijkbaar met de coloscopie. Verschil is dat bij de pouchscopie de pouch en het eventuele resterende deel van de endeldarm goed in beeld wordt gebracht. Dit wordt gedaan met een endoscoop (flexibele slang met een lampje).
Het advies om ieder jaar of een keer per twee jaar een pouchscopie te doen. Hierdoor kunnen eventuele poliepen worden opgespoord en verwijderd met als doel kanker te voorkomen.
Voorbereiding van de pouchscopie?
De voorbereiding bestaat uit het schoonmaken van de pouch. Dit doe je door laxeermiddelen in te nemen. Het ziekenhuis waar je onder controle bent, legt je uit hoe je dit het beste kan doen. Het onderzoek wordt zonder verdoving gedaan en doet geen pijn. Als er tijdens een pouchscopie grotere poliepen worden verwijderd, wordt er wel verdoving gegeven. Dit kun je overleggen met je arts.
Het coloscopie onderzoek: Wat houdt het in?
Een coloscopie is een inwendig onderzoek van de dikke darm. Dit wordt gedaan met een flexibele slang (endoscoop) met een camera en een lampje. Het onderzoek wordt gedaan door een arts, gespecialiseerde verpleegkundige, verpleegkundig specialist of physician assistent.
Op een beeldscherm zijn eventuele afwijkingen, zoals ontstekingen van de dikke darm, poliepen en darmkanker meteen te zien. De arts kan tijdens het onderzoek direct kleine ingrepen doen. Poliepen worden meteen verwijderd. Én er kunnen kleine stukjes weefsel (biopten) worden weggenomen voor nader onderzoek.
Het onderzoek duurt 15-30 minuten. Dit is afhankelijk van de lengte van de darm, de scherpte van de bochten in de darm en of er kleine ingrepen gedaan moeten worden.
Voorbereiding
Voor het onderzoek zelf moeten de darmen goed leeg en schoon zijn. Dit gebeurt door middel van een sterk laxeermiddel. Dit kan je thuis of in het ziekenhuis doen.
Het onderzoek
Op de dag van het onderzoek word je voorbereid door een verpleegkundige van de endoscopie-afdeling. De verpleegkundige vertelt over het onderzoek en je kunt vragen stellen. Daarna kun je je gedeeltelijk uitkleden in een aparte ruimte of achter een gordijn. Je mag je meeste kleding aanlaten, behalve je ondergoed.
Je gaat dan op je linkerzijde op de onderzoeksbank liggen. Je onderlichaam wordt bedekt met een handdoek of laken. Als je klaarligt, komt de arts om het onderzoek te starten. Deze brengt een beetje gel aan je anus aan, zodat de endoscoop beter glijdt. De arts kan dan ook direct de anus en laatste deel van de endeldarm onderzoeken met een vinger (rectaal toucher). Dit is meestal niet pijnlijk. Via de anus wordt de endoscoop voorzichtig verder in je darm gedaan. De kop van de endoscoop is hierbij bestuurbaar. De arts ziet het beeld op een scherm. Je mag zelf ook meekijken.
Soms is de darmwand of het slijmvlies van de darm niet goed zichtbaar. Dan blaast de arts via de endoscoop lucht in de darm. De darm gaat hierdoor wijd openstaan. Je kan hierdoor pijnlijke darmkrampen krijgen. Ook kan je winderig worden. Het beste is om deze lucht gewoon te laten ontsnappen. De arts zal eerst de endoscoop tot het begin van de dikke darm voeren. Dit kan lastig zijn en vergt vaak concentratie van de arts. Om te voorkomen dat de endoscoop tijdens de invoering de dikke darm te veel uitrekt, trekt de arts de endoscoop regelmatig korte stukjes terug.
Ondanks de flexibiliteit van de slang kan het passeren van de bochten in de darm een pijnlijk of vervelend gevoel geven. Soms is het nodig om een andere houding aan te nemen. Of de verpleegkundige ondersteunt je buik om zo het invoeren van de endoscoop gemakkelijker te maken. Verder werkt zo ontspannen mogelijk blijven liggen vaak het beste. Als het begin van de dikke darm bereikt is, is het meest vervelende deel van het onderzoek voorbij. Tijdens het terugtrekken van de endoscoop bekijkt de arts de binnenkant van de dikke darm heel nauwkeurig.
Soms is het nodig dat er biopten worden genomen voor nader onderzoek. Ook kunnen poliepen verwijderd worden. Dit verwijderen van weefsel is pijnloos. Het kan wel wat bloedverlies geven. Benieuwd hoe het onderzoek precies gaat? Kijk dan de animatie over de coloscopie op YouTube
Na het onderzoek
Als het onderzoek klaar is, plaatst de verpleegkundige een slangetje in de anus. Hierdoor wordt de anus even opengehouden. De overbodige lucht kan zo gemakkelijk weg. Er komen soms ook wat resten ontlasting of bloed mee. Je kan nog een tijdje last hebben van buikpijn, darmkrampen, een opgeblazen gevoel en winderigheid. Dit is heel normaal. Zo nodig kun je een pijnstiller innemen.
Tot enkele dagen na het onderzoek kan je wat slijm en vocht verliezen. Als er weefsel is verwijderd, kan je ook wat bloedverlies hebben. Vaak duurt het een aantal dagen voordat er weer ontlasting komt. Dit komt doordat de lege darm zich eerst weer moet vullen.
Uitslag
Als er tijdens het onderzoek duidelijk afwijkingen te zien zijn, bespreekt de arts dit direct na afloop. Soms is het nodig om een afspraak te maken op de polikliniek. Om een eventuele behandeling te starten of de uitslagen van eventuele biopten of poliepen te bespreken.
Verdoving of roesje
Patiënten ervaren een coloscopie heel verschillend. Dit is afhankelijk van je eigen beleving en van je pijngrens. In de meeste ziekenhuizen kan je vragen om een roesje. Via een infuus in je hand of arm wordt een medicijn toegediend dat het bewustzijn verlaagt. Hierdoor merk je weinig van de coloscopie. Je kan nog wel meewerken aan het onderzoek, bijvoorbeeld net iets anders gaan liggen.